
Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Balantidiase: tout sur la maladie, lignes directrices cliniques
Expert médical de l'article
Dernière revue: 04.07.2025
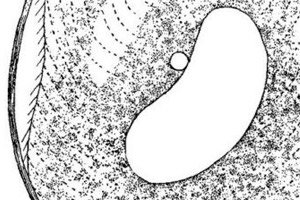
La balantidiase est une maladie intestinale infectieuse due à des protozoaires, des infusoires ciliés (balantidies). Elle s'accompagne de modifications ulcéreuses et inflammatoires des parois du côlon, qui se manifestent cliniquement par des douleurs abdominales, des diarrhées, une perte de poids et des signes d'intoxication. La maladie est souvent grave, avec un risque élevé de décès en cas de retard de traitement.
Épidémiologie
La balantidiase est principalement observée en milieu rural. La maladie est particulièrement répandue en Afrique, en Amérique latine et dans les pays d'Asie. Selon les statistiques, ce sont les habitants de ces régions qui souffrent le plus souvent de balantidiase: environ 200 millions de personnes sont aujourd'hui considérées comme infectées.
La maladie se propage principalement en raison du manque de méthodes adéquates pour traiter les patients porteurs du micro-organisme pathogène.
Le taux de mortalité de la balantidiase est assez élevé – environ 10 à 30 %. Ce taux élevé est dû à l'apparition fréquente de complications et à l'épuisement rapide de l'organisme du patient.
Dans notre pays, la maladie est également relativement courante: cela est facilité par le mépris généralisé des normes sanitaires et hygiéniques, le soutien social insuffisant de la population et le manque d'attention nécessaire de la part de la communauté médicale (faibles activités éducatives et préventives).
 [ 9 ]
[ 9 ]
Causes balantidiase
L'agent causal de la maladie intestinale zoonotique appelée « balantidose » est l'organisme unicellulaire Balantidia coli, qui existe sous deux formes: végétative et kystique. Balantidia coli est le plus grand protozoaire pathogène. La forme végétative est ovoïde, avec une cavité buccale sur le bord antérieur. Le corps est recouvert de cils longitudinaux (le micro-organisme en a besoin pour se déplacer). Le diamètre du kyste est d'environ 50 µm.
La balantidiase est contractée par les personnes qui ont un contact direct avec des porcs ou avec des produits végétaux ou de l’eau infectés par des kystes.
Les causes immédiates sont considérées comme étant:
- ignorer les normes sanitaires et hygiéniques;
- non-respect des conditions sanitaires pour les soins aux porcs;
- non-respect des règles d’hygiène personnelle;
- consommation d'eau potable contaminée, de légumes non lavés, etc.
Facteurs de risque
L'incidence est plus élevée en zone rurale: environ 5 % des villageois souffrent de balantidiase. Les travailleurs des élevages et des complexes porcins sont particulièrement exposés, car les porcs sont les animaux les plus souvent infectés par l'agent pathogène. L'infection se transmet par voie féco-orale, par des mains non lavées et par la consommation d'eau ou d'aliments contaminés.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Pathogénèse
L'infection humaine peut survenir après la pénétration de l'agent causal de la balantidose (principalement des kystes) dans le système digestif. Les balantidies peuvent persister longtemps dans la cavité intestinale humaine sans développer de pathologie. L'agent infectieux s'installe généralement dans le segment inférieur de l'intestin grêle. La pénétration dans les tissus intestinaux n'est pas systématique, et la raison exacte de cette sélectivité est inconnue.
Les lésions tissulaires causées par la balantidie touchent principalement le cæcum, le côlon sigmoïde et le rectum. Au stade initial de la balantidie, des zones de gonflement et de rougeur se forment dans la structure plissée des muqueuses. Un foyer érosif se forme ensuite. Les agents pathogènes pénètrent profondément dans les tissus, des hémorragies apparaissent et des processus nécrotiques se produisent. Les masses nécrotiques sont rejetées et une cavité se forme à leur place, pénétrant dans la lumière intestinale. Les ulcères se caractérisent par des bords irréguliers, des bords épais et excisés, et un fond irrégulier recouvert de sécrétions purulentes et sanglantes. Le risque de perforation ulcéreuse est élevé, avec un processus inflammatoire ultérieur sous forme de péritonite.
Stades de la balantidiase selon les données pathogéniques:
- Stade d'infection (les balantidies pénètrent dans le système digestif humain, ce qui fait que la personne devient porteuse ou que la maladie se développe).
- Stade de pénétration d'un agent infectieux dans la paroi intestinale avec développement ultérieur du processus inflammatoire (l'enzyme hyaluronidase facilite la pénétration de l'agent dans la paroi intestinale, l'inflammation se développe, la composition de la flore intestinale change et le gros intestin est affecté).
- Stade d'intoxication (à la suite du processus inflammatoire, les composants toxiques sont absorbés dans la circulation sanguine et un syndrome d'intoxication se développe, qui se manifeste par de la fatigue, des maux de tête et de l'insomnie).
- Stade diarrhéique (les intestins sont touchés, des selles molles fréquentes avec des particules muqueuses et sanglantes et une odeur « pourrie » apparaissent, des symptômes de déshydratation apparaissent, le patient perd rapidement du poids).
- Stade abdominal (douleurs apparaissant dans le bas-ventre, ténesme, douleur à la palpation de la zone de projection intestinale).
- Stade de dissémination de Balantidia (le pathogène se propage par la circulation sanguine dans le système ganglionnaire mésentérique, dans le foie, le système génito-urinaire et les poumons).
- Stade de développement des complications (perforation de l'ulcère, péritonite, hémorragie interne, infection secondaire sont observés).
Source de distribution de la balantidiase
Les porcs sont considérés comme la principale source de propagation de l'agent pathogène de la balantidiase: leur invasion est déterminée dans 60 à 80 % des cas. Dans certains cas, une personne peut être porteuse, mais une infection par cette personne est pratiquement exclue: dans le corps humain, la formation de kystes est rare et en faible nombre.
L'infection par la variante végétative est considérée comme impossible, car ces formes meurent rapidement à la fois en dehors d'un organisme vivant et dans le contenu acide de l'estomac.
La variante kystique peut survivre jusqu'à 14 jours dans un environnement d'élevage porcin et jusqu'à 244 jours dans le sol. Traités avec des liquides désinfectants, les kystes meurent en quelques heures.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Voies d'infection
La voie d'infection est féco-orale. L'infection se produit par les mains sales, l'eau potable contaminée, les légumes ou les fruits non lavés (eau, aliments et voies de contact).
Symptômes balantidiase
La durée de la période d'incubation de la balantidiase est déterminée en moyenne par 2 semaines (la période minimale enregistrée était de cinq jours et la période maximale était de 30 jours).
La balantidiase ne se manifeste pas toujours par des symptômes, car elle peut survenir sous forme latente ou sous forme de porteur. Dans d'autres cas, des formes aiguës et chroniques de la pathologie sont diagnostiquées, souvent associées à d'autres processus inflammatoires et parasitaires (par exemple, amibiase, shigellose, etc.).
- La forme aiguë de la balantidiase se caractérise par une apparition brutale. Les premiers signes sont une fatigue générale, des maux de tête, une perte d'appétit, des nausées et une augmentation marquée de la température. Rapidement, des symptômes d'atteinte intestinale s'ajoutent: douleurs abdominales, spasmes, envies fréquentes et inefficaces de déféquer et diarrhée. Les selles sont liquides, contenant des particules de sang et de pus, et malodorantes; la défécation est observée entre 3 et 4, voire 18 à 20 fois par jour. Le patient s'épuise rapidement et perd du poids; la surface de la langue se couvre d'un enduit « sale », et la palpation abdominale est douloureuse le long de l'intestin. Une hypertrophie hépatique est possible. L'endoscopie permet de détecter un processus inflammatoire catarrhal-hémorragique et la formation d'ulcères. La biopsie révèle une accumulation de balantidiase dans les tissus sous-muqueux, ainsi qu'aux abords des ulcères et dans les abcès. Si elle n’est pas traitée pendant 6 à 8 semaines, l’évolution aiguë de la balantidiase se transforme en évolution chronique.
- La balantidiase chronique est souvent récurrente: les exacerbations durent d'une semaine à un mois, et la période d'accalmie dure de trois à six mois. Les signes d'intoxication ne sont pas pleinement visibles et la température n'augmente pas toujours. Le tableau clinique principal se manifeste par des signes locaux: selles liquides fréquentes avec inclusions de mucus, de pus et de sang. L'examen permet de remarquer la surface « enduite » de la langue et une douleur à la palpation du gros intestin. Il est également possible que la balantidiase chronique ne soit pas récurrente, mais continue. Cette variante se manifeste toujours par un épuisement et une cachexie croissants du patient.
 [ 30 ]
[ 30 ]
Balantidiase chez l'homme
Des cas de balantidiase peuvent être observés chez les homosexuels, lors de rapports sexuels anaux avec un porteur atteint d'une forme chronique de la maladie. Chez l'homme malade, un processus inflammatoire combiné de la peau du gland et de la membrane interne du prépuce se développe. Des ulcères douloureux recouverts de granulations, accompagnés d'un écoulement purulent et fétide, d'une inflammation et d'une hypertrophie des ganglions inguinaux peuvent se former. Parfois, des personnes d'orientation sexuelle non traditionnelle présentent des ulcères verruqueux au niveau des parties génitales et de l'anus. Les complications dans ce cas sont la prostatite et l'épididymite.
 [ 31 ]
[ 31 ]
Balantidose chez les enfants
Les enfants peuvent être infectés par la balantidiase en buvant de l'eau contaminée ou en mangeant des légumes non lavés. Les décès d'enfants malades sont souvent dus à un traitement inapproprié: la maladie est confondue avec une diarrhée ordinaire ou une intoxication alimentaire, et son traitement est donc fondamentalement incorrect. De plus, une forme latente de balantidiase est souvent observée.
Chez l'enfant, la balantidiase se manifeste par une diarrhée sanglante de type dysentérique. Les symptômes généraux sont complétés par des lésions d'autres organes internes (foie, poumons). En règle générale, la maladie débute par une indigestion, une faiblesse générale, une perte d'appétit et des selles liquides fréquentes. Pendant plusieurs jours, l'enfant est gêné par un ténesme: il peut demander à aller aux toilettes, mais il n'y a pas de selles. Du mucus mêlé de pus et de sang peut être libéré. Le tableau clinique est complété par des vomissements, des douleurs abdominales basses et de la fièvre. L'organisme de l'enfant se déshydrate rapidement.
Formes
La balantidiase peut se dérouler de manière typique (avec des manifestations cliniques complètes) et atypique (sous forme de forme latente ou de portage).
Les variantes d’évolution suivantes sont caractéristiques de la balantidiase:
- monomaladie;
- maladie combinée (le plus souvent associée à des lésions causées par des amibes, des shigelles, etc.).
La balantidiase est différenciée selon la gravité:
- type de lumière;
- type moyen-lourd;
- type grave de pathologie.
La nature de la maladie peut être:
- simple;
- compliqué.
Complications et conséquences
Les principales complications de la balantidiase sont considérées comme les maladies suivantes:
- La perforation d'un ulcère est la formation d'un trou traversant dans la paroi intestinale. Le contenu de l'intestin pénètre dans la cavité abdominale, provoquant une péritonite.
- Une hémorragie intra-intestinale est une fuite de sang dans la cavité intestinale, entraînant une diminution du volume sanguin circulant. Cette complication est très grave et nécessite une prise en charge médicale immédiate.
- L'épuisement général, la perte de poids, la cachexie sont des conditions critiques qui incluent des troubles métaboliques profonds avec une carence croissante en graisses et en glucides, avec un catabolisme protéique accru et un ralentissement de sa synthèse.
- L'ajout d'une infection secondaire consiste en une infection par un autre type de micro-organisme, dans le contexte d'une balantidiase existante.
Résistance à la balantidiase
L'immunité acquise dans la balantidiase est généralement instable et non stérile, de sorte qu'une personne qui s'est remise de la maladie n'est pas protégée contre les rechutes ou la réinfection.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
Diagnostics balantidiase
Le diagnostic commence par un examen physique:
- l'état général du patient est évalué;
- la présence de symptômes de déshydratation est vérifiée;
- la fonctionnalité du cœur et du réseau vasculaire est évaluée (la pression artérielle est mesurée, les bruits cardiaques sont écoutés);
- La région abdominale est palpée, les signes d'irritation péritonéale sont vérifiés et l'état du foie est déterminé.
Il est important d'examiner visuellement les selles du patient. Ce n'est qu'après cela que les analyses en laboratoire peuvent commencer.
Un test sanguin clinique pour la balantidiase révèle une anémie hypochrome, une leucocytose neutrophile, une légère éosinophilie et une VS accélérée.
La biochimie sanguine montre une hypoalbuminémie et une hypoprotéinémie.
Les analyses de laboratoire permettent de détecter les variantes végétatives et les kystes de Balantidia; les leucocytes, les érythrocytes et le mucus dans les selles (coprogramme) sont également dosés. De plus, le matériel génétique de Balantidia est retrouvé dans les selles.
Le diagnostic instrumental comprend les procédures suivantes:
- examen échographique complet des organes internes (aide à identifier les complications de la balantidiase);
- endoscopie (fibrocoloscopie, aide à détecter les changements ulcératifs-érosifs de la muqueuse du gros intestin);
- radiographie générale des organes internes (permet de détecter les gaz libres dans la cavité abdominale causés par des perforations intestinales).
 [ 47 ]
[ 47 ]
Diagnostic différentiel
Un diagnostic différentiel doit être réalisé en cas de lésions intestinales bactériennes aiguës associées à des signes d'inflammation intestinale hémorragique: il peut s'agir d'une lésion due à Shigella, Campylobacter ou Salmonella. Il est également important de distinguer les lésions d'autres pathologies parasitaires impliquant une inflammation gastro-intestinale (amibiase, schistosomiase, ankylostomiase), ainsi que celles d'une rectocolite hémorragique, de la maladie de Crohn, d'une appendicite aiguë, d'une occlusion intestinale et d'une tuberculose intestinale.
Pour clarifier le diagnostic, il est nécessaire de prendre en compte les informations épidémiologiques, symptomatiques, de laboratoire et instrumentales, ainsi que les résultats de méthodes de diagnostic supplémentaires.
Qui contacter?
Traitement balantidiase
L'utilisation de médicaments contre la balantidiase implique l'inclusion de médicaments antiparasitaires et symptomatiques, ainsi que d'agents pour stabiliser l'équilibre de la flore intestinale et la protection immunitaire.
La personne malade est soumise à un isolement - à domicile ou à l'hôpital (placée dans un service séparé, ou dans un service avec d'autres patients ayant une nosologie similaire).
Le foyer infectieux (lieu de résidence, lieu de travail du patient) est traité selon les recommandations de prévention des maladies infectieuses par voie fécale-orale. Le patient reçoit des plats et des articles ménagers individuels. Les personnes ayant été en contact avec le malade sont soumises à un test de selles pour détecter la présence de balantidia: elles ne nécessitent pas de quarantaine. Il est possible de s'inscrire dans un dispensaire tout au long de l'année.
Le portage asymptomatique peut entraîner une guérison spontanée, mais dans certains cas, un traitement au métronidazole ou à l'iodoquinol est prescrit.
Lignes directrices cliniques pour le traitement de la balantidiase
Les recommandations cliniques sont un document de santé normatif et standard qui définit les exigences relatives à la prise en charge médicale d'un patient atteint de balantidiase. Ces soins sont dispensés par étapes:
- Un patient suspecté de balantidiase subit un diagnostic de laboratoire.
- Après confirmation en laboratoire de la balantidiase, des études supplémentaires sont réalisées pour évaluer la probabilité de complications.
- Le traitement est prescrit en fonction de la gravité de la maladie. Si nécessaire, il est adapté en fonction de l'apparition de nouveaux symptômes ou de l'inefficacité des médicaments.
- Après sa guérison, le patient est inscrit au registre du dispensaire.
Médicaments: que peut prescrire un médecin en cas de balantidiase?
Tétracycline |
Le traitement est prévu pour 10 jours. Adultes: 500 mg 4 fois par jour; enfants (à partir de 7 ans): 10 mg/kg 4 fois par jour (la dose quotidienne maximale pour un enfant est de 2 g). |
Monomycin |
La monomycine est prise par voie orale à raison de 0,6 à 1,5 g/jour, en deux cycles de cinq jours, avec un intervalle entre les cycles également de cinq jours. |
Métronidazole |
Le métronidazole est prescrit en deux ou trois cycles de cinq jours, à raison de 500 mg trois fois par jour. L'intervalle entre les cycles est de cinq jours. |
Dextrose |
Il est utilisé pour la déshydratation selon les indications. |
Chlorure de sodium |
Il est utilisé pour la déshydratation selon les indications. |
Entérol |
Prendre 1 à 2 sachets deux fois par jour pendant 10 à 14 jours. Dans de rares cas, le médicament peut provoquer des réactions allergiques. |
Linex |
Les adultes prennent deux capsules de Linex trois fois par jour. Les effets secondaires sont pratiquement inexistants; seules de rares réactions d'hypersensibilité peuvent être rapportées. |
Smectite dioctaédrique |
Prescrit selon les indications individuelles. À fortes doses ou en cas d'utilisation prolongée, il peut provoquer une constipation. |
Ibuprofène |
Prescrit à raison de 20 à 30 mg par kilogramme de poids corporel par jour. La dose moyenne est de 200 à 400 mg toutes les 4 à 6 heures. Ne pas dépasser 1 200 mg par jour. Effets secondaires: maux d'estomac, allergies. |
Paracétamol |
Prendre 500 à 1 000 mg toutes les cinq heures, sans dépasser la dose quotidienne de 4 000 mg. Il est déconseillé d'utiliser le médicament pendant plus de 3 à 4 jours. |
Non-shpa |
Prescrit à raison de 120 à 240 mg/jour, répartis en 2 à 3 prises. Effets secondaires: maux de tête, baisse de la tension artérielle, troubles du sommeil. |
Papavérine |
Administrer par voie intramusculaire 0,5 à 2 ml de solution à 2 %. La durée du traitement est déterminée individuellement. Pendant le traitement, le patient peut ressentir des maux de tête et une sécheresse buccale. |
Cétirizine |
Le médicament est prescrit à raison de 10 mg une fois par jour. Les effets secondaires de la cétirizine sont une thrombocytopénie, des étourdissements et des réactions d'hypersensibilité. |
Bromure d'azoximère |
Immunostimulant administré par voie sous-cutanée à raison de 6 à 12 mg par jour pendant 5 à 10 jours. L'administration par voie intramusculaire, sublinguale et rectale est également possible. Contre-indications: enfants de moins de 12 ans, grossesse. |
Vitamines pour la balantidiase
En plus du traitement antibactérien, la balantidiase est traitée par des médicaments qui renforcent les défenses immunitaires: teintures d'éleuthérocoque, de magnolia et de ginseng. Une vitaminothérapie est également indiquée.
La plupart des vitamines existantes peuvent être utilisées pour renforcer l'immunité, mais en cas de balantidiase, leur dosage doit être doublé au moins. Cela est dû à la consommation accrue de nutriments pendant l'infection, ainsi qu'à leur excrétion accrue due à la déshydratation.
La carence en vitamines doit être compensée par la prise de multivitamines, aussi bien pendant toute la durée du traitement que pendant la phase de récupération du corps.
Dans la lutte contre les infections, il est essentiel de privilégier des vitamines telles que l'acide ascorbique, la riboflavine (vitamine B2 ), le rétinol (vitamine A) et le tocophérol (vitamine E). Ces vitamines participent au fonctionnement du système immunitaire, renforcent les fonctions protectrices de la peau et des muqueuses, activent la réaction des leucocytes et accélèrent les processus de régénération.
Les vitamines pour la balantidiase font partie intégrante d'un traitement complexe. Selon les résultats de la recherche, une supplémentation vitaminique, associée à une alimentation équilibrée et riche en vitamines, peut raccourcir la durée de la maladie et réduire le risque de complications.
Traitement de physiothérapie pour la balantidiase
Il existe de nombreuses méthodes de physiothérapie connues pour accélérer la récupération après une phase aiguë de balantidiase. Il s'agit notamment des traitements thermaux (ozokérite, boue thérapeutique, applications de tourbe et de paraffine, thérapie UHF), de l'hydrothérapie et de l'électrophorèse à la novocaïne et à la papavérine.
Une fois les principaux symptômes disparus, les mesures suivantes sont indiquées:
- prendre des bains (pin, radon, perle, oxygène);
- l'effet de la chaleur sur la région épigastrique (ozokérite, boue thérapeutique, paraffine).
Les méthodes indiquées sont utilisées uniquement en milieu hospitalier ou ambulatoire.
En dehors de la période aiguë, le traitement par bains et applications est autorisé à domicile. Après 8 à 12 semaines, en phase de guérison, des cures thermales, des thérapies à la tourbe et à la boue, des bains de mer et de pin, de l'hydrothérapie, etc. sont indiqués. Il est particulièrement recommandé aux patients de se rendre dans des sanatoriums comme Essentuki, Jeleznovodsk, Dorokhovo, etc.
Traitement populaire de la balantidiase
Pour soulager rapidement les symptômes désagréables de la balantidiase, certaines recettes de médecine traditionnelle peuvent être utiles:
- Pour 200 ml d'eau bouillante, prenez 2 cuillères à soupe de feuilles de mûrier, laissez bouillir cinq minutes, couvrez et laissez infuser une demi-heure, puis filtrez. Buvez la potion trois fois par jour, un verre à la fois.
- Ajoutez un quart de cuillère à soupe de cannelle moulue et une pincée de piment fort moulu à un verre d'eau bouillante. Couvrez et laissez infuser 20 à 30 minutes. Buvez chaud en une seule fois. Répétez l'opération 2 à 3 fois par jour.
- La fécule de pomme de terre (1 cuillère à café) est versée dans 100 ml d'eau à température ambiante, agitée et bue immédiatement.
- Buvez 100 à 150 ml de teinture de vodka à base de cloisons de noix à la fois.
- Mélangez un tiers de cuillère à café de sel et 75 à 85 ml de vodka et buvez d'un coup.
L'arsenal des recettes traditionnelles peut être complété avec succès par l'utilisation d'infusions et de plantes médicinales. Un traitement à base de plantes médicinales y contribuera.
Traitement à base de plantes
Les infusions à base de plantes suivantes aideront à faciliter l’évolution de la balantidiase et à accélérer la guérison:
- Prendre 2 cuillères à soupe de rhizome de potentille, de cônes d'aulne et de rhizome d'ortie. Faire infuser dans 500 ml d'eau pendant dix minutes, puis laisser reposer environ deux heures sous couvercle. Prendre 100 ml 4 fois par jour avant les repas.
- Prenez des quantités égales de potentille, de rhizome de pimprenelle et de bourse-à-pasteur. Laissez infuser 5 cuillères à soupe du mélange dans 1 litre d'eau bouillante pendant plusieurs heures. Prenez 100 ml à jeun, 4 fois par jour.
- Prenez des quantités égales d'absinthe, d'alchémille et de racine de guimauve. Faites cuire à la vapeur 2 cuillères à soupe du mélange dans 500 ml d'eau bouillante et laissez infuser 2 heures. Prenez 100 ml d'infusion à jeun, 4 fois par jour.
- Prendre des parts égales de potentille, de lamier, de plantain et de renouée. Verser environ 50 g du mélange dans 500 ml d'eau bouillante et laisser infuser 30 minutes. Prendre 50 à 60 ml trois fois par jour.
- Un mélange à parts égales est préparé à partir de rhizomes de renouée, de myrtilles et de pimprenelle. On verse une cuillère à café du mélange dans un verre d'eau bouillante et on laisse infuser pendant une heure. L'infusion se prend 100 ml par jour (environ 5 fois par jour).
L'homéopathie pour la balantidiase
Le traitement homéopathique présente de nombreux avantages: il est efficace, sûr et adapté aux adultes, aux enfants et aux femmes enceintes. Cependant, au stade aigu de la balantidiase, il est recommandé de ne prendre des médicaments homéopathiques qu'après consultation d'un médecin, car l'ajout de médicaments peut brouiller les manifestations cliniques et compliquer le choix du traitement traditionnel.
Quels médicaments l'homéopathie recommande-t-elle pour la balantidiase?
- Colocynthe - peut être prescrite pour soulager les spasmes et les crises douloureuses;
- Lycopodium – aide à éliminer les flatulences et l’excès de gaz dans les intestins;
- Nux vomica – normalise les processus digestifs, élimine les substances toxiques du corps;
- Hina est un médicament généralement prescrit en phase de rétablissement après une balantidiase. La durée du traitement est de cinq jours.
- Baptisia – aide à soulager les principaux symptômes de la maladie (indigestion, fatigue, douleurs musculaires);
- Veratrum album - aide en cas de vomissements et de diarrhées sévères, de faiblesse générale et d'hypotension artérielle.
La prévention
Les mesures préventives comprennent le maintien de la sécurité personnelle (respect des règles d'hygiène, ébullition de l'eau, lavage des produits végétaux), la prévention de la contamination fécale de l'eau et du sol (surveillance de l'hygiène zoologique dans les fermes et les bases d'élevage, neutralisation du fumier, etc.).
Il n’existe pas de prévention spécifique pour le développement de la balantidiase.
De plus, il est nécessaire de prêter attention à la mise en œuvre de tels événements:
- règles sanitaires et hygiéniques, surveillance sanitaire des lieux d'élevage et de détention des porcs;
- contrôle des usines de transformation de la viande, des établissements de restauration et des systèmes d’approvisionnement en eau;
- respect d'une désinfection régulière;
- respect strict des normes d’hygiène personnelle, lavage des mains au savon, consommation exclusive de légumes et de fruits soigneusement lavés;
- maintenir l’hygiène alimentaire (manger des aliments frais et de qualité, manger dans des conditions adéquates);
- renforcer le système immunitaire;
- refus de partager les choses et les ustensiles de la vie quotidienne.
Prévoir
Si le traitement de la maladie a été instauré à temps et que le schéma thérapeutique comprenait des prescriptions complexes et compétentes, le pronostic peut être qualifié de favorable. En l'absence de traitement, le taux de mortalité est de 10 à 30 %.
Le plus souvent, la balantidiase est traitée en milieu hospitalier. Le patient sort de l'hôpital après la phase aiguë de la maladie, une fois l'état général normalisé et les principaux signes pathologiques éliminés (environ trois semaines). Après sa guérison, le patient peut reprendre son rythme de vie habituel (travail ou études) si les analyses de selles pour la présence de balantidiase sont négatives (trois fois par semaine).
 [ 56 ]
[ 56 ]

