
Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Hyposphagma
Expert médical de l'article
Dernière revue: 04.07.2025
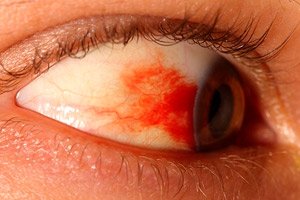
L'hémorragie sous-conjonctivale ou intraoculaire, également appelée hyposphagme, survient lorsqu'un petit vaisseau sanguin est endommagé, entraînant une légère fuite de sang sous la conjonctive. L'hyposphagme n'altère pas la qualité de la vision et n'est visible qu'à l'extérieur. Dans la grande majorité des cas, ce phénomène ne nécessite pas de traitement particulier et, chez les personnes en bonne santé, il disparaît sans intervention en quelques semaines. Une prise en charge médicale d'urgence n'est nécessaire que si l'hyposphagme est dû à un traumatisme grave, à une forte augmentation de la pression (intraoculaire ou artérielle) ou à d'autres raisons. [ 1 ]
Épidémiologie
Français Il n'existe pas de statistiques précises sur l'apparition de l'hyposphagme, car la plupart des personnes présentant des hémorragies sous-conjonctivales relativement petites ne consultent tout simplement pas de médecin. L'incidence de l'hyposphagme était de 2,9 % dans une étude portant sur 8 726 patients, et elle augmentait avec l'âge, en particulier chez les personnes de plus de 50 ans. [ 2 ] Il est également plus fréquent chez les jeunes adultes à la fin de l'adolescence et à l'âge mûr;
La cause la plus fréquente de la pathologie est considérée comme une augmentation de la pression artérielle (hypertension, surcharge physique ou de stress, levage de poids, vomissements, etc.), ainsi que des blessures:
- accidents du travail;
- blessures sportives (le plus souvent lors de matchs de football, de hockey, de tennis, de baseball, de boxe, de paintball).
Les blessures aux yeux qui surviennent lorsqu’un airbag se déploie lors d’un accident sont moins fréquentes.
L’hyposphagme est également fréquent chez les enfants: son apparition est souvent causée par des coups et des attouchements reçus lors de jeux actifs.
Causes hypophagmes
L'hypertension artérielle est l'une des principales causes de traumatisme des capillaires pénétrant dans le système sanguin de la conjonctive et du sac conjonctival. Le sang, avec une force accrue, affecte les parois capillaires fragiles, qui se rompent, provoquant une hémorragie dans l'espace sous-conjonctival et la formation d'un hyposphagme.
La pression artérielle dans les capillaires peut augmenter pour de nombreuses raisons, par exemple:
- traumatisme direct aux yeux, à la tête, à la colonne cervico-thoracique;
- fonction de coagulation sanguine insuffisante;
- leucémie; [ 3 ]
- pathologies cardiovasculaires chroniques, telles que l’hypertension, les maladies coronariennes, l’athérosclérose, l’état après une crise cardiaque récente;
- L'hyposphagme pétéchial peut être observé dans les infections systémiques fébriles telles que les zoonoses (maladie de Tsutsugamushi, typhus, leptospirose), la fièvre entérique, le paludisme, la septicémie méningococcique, l'endocardite bactérienne subaiguë, la scarlatine, la diphtérie, la grippe, la variole et la variole.[ 4 ],[ 5 ]
La conjonctivite hémorragique aiguë, causée par l'entérovirus de type 70, le virus Coxsackie variant A24 et, plus rarement, les adénovirus de types 8, 11 et 19, se caractérise par une conjonctivite folliculaire d'apparition brutale avec écoulement muqueux, épiphora, photophobie, œdème palpébral et chémosis conjonctival. Elle est souvent associée à de multiples hémorragies pétéchiales des conjonctives palpébrale et bulbaire supérieure, ou à une hémorragie sous-conjonctivale étendue, surtout localisée à la face temporale.[ 6 ],[ 7 ]
Un hyposphagme a été constaté chez 22,9 % de 61 jeunes hommes immunocompétents lors d'une épidémie de rougeole, en plus d'une conjonctivite, qui est une caractéristique diagnostique bien connue de la rougeole.[ 8 ] Il a été signalé que les patients atteints de varicelle et ayant une numération plaquettaire normale développaient un hyposphagme unilatéral après l'apparition d'éruptions cutanées typiques sans aucune autre complication oculaire.[ 9 ]
- pathologies chroniques du tractus gastro-intestinal, accompagnées de selles, de constipation fréquente ou prolongée;
- maladies respiratoires accompagnées de crises de toux ou d’éternuements, telles que la bronchite asthmatique, la coqueluche, la pneumonie, la tuberculose, etc.
- conjonctivite hémorragique à entérovirus;
- pathologies intestinales infectieuses et inflammatoires, intoxications accompagnées de vomissements;
- toute maladie ou condition dans laquelle l’asphyxie peut se développer.
- conjonctivochalasis. [ 10 ], [ 11 ]
- amylose oculaire. [ 12 ], [ 13 ]
L'hyposphagme peut apparaître après des interventions chirurgicales (en particulier après une correction de la vue au laser), après l'administration rétro- et parabulbaire de médicaments, [ 14 ], [ 15 ] et chez les femmes – après l'accouchement (en particulier les plus graves, associés à une longue période de poussée).
Facteurs de risque
Les capillaires conjonctivaux sont plus vulnérables et fragiles que les autres vaisseaux de même calibre. Leur intégrité peut être affectée par divers facteurs, tant externes qu'internes. L'abus d'alcool, le tabagisme chronique, les carences en vitamines et en microéléments, ainsi que l'hypoxie jouent un rôle important. Sous l'influence de ces facteurs, la fragilité capillaire s'aggrave et un hyposphagme périodique peut devenir chronique, entraînant une déficience visuelle temporaire.
Les facteurs déclenchants les plus fréquents dans le développement de l'hyposphagme sont considérés comme étant l'activité professionnelle ou la pratique de certains sports, qui augmentent le risque de traumatisme crânien, des organes de la vision, du cou et de la colonne vertébrale. D'autres causes possibles incluent les troubles circulatoires, les pathologies cardiovasculaires, le diabète sucré, l'athérosclérose et l'hypertension. [ 16 ] Dans ces cas, le traitement de l'hyposphagme est adapté à la maladie sous-jacente. On pense qu'une augmentation significative de la fréquence dépend de l'augmentation de la prévalence de l'hypertension systémique après 50 ans; le diabète sucré, l'hyperlipidémie et le traitement anticoagulant deviennent également plus fréquents avec l'âge.
En cas d'athérosclérose et d'hypertension, tous les vaisseaux du corps souffrent: ils perdent leur élasticité et deviennent fragiles. Les artères se rétrécissent, tandis que les veines, au contraire, se dilatent. [ 17 ]
Les patients atteints de diabète sucré développent souvent une angiopathie des vaisseaux rétiniens (rétinopathie diabétique), qui peut également être compliquée non seulement par un hyposphagme, mais également par un décollement de la rétine avec perte irréversible de la fonction visuelle.
D’autres facteurs moins courants peuvent conduire au développement d’un hyposphagme, notamment:
- processus tumoraux affectant les organes de la vision, du cerveau, de la colonne vertébrale; [ 18 ], [ 19 ]
- myopie, uvéite, iritis;
- défauts vasculaires;
- surcharge physique et nerveuse.
- Port de lentilles de contact. L'incidence d'hyposphagme associée au port de lentilles de contact serait de 5,0 %.[ 20 ]
- Prise de certains médicaments. Outre les anticoagulants et les antiplaquettaires, certains médicaments liés à l'hyposphagme (HCS) ont été décrits dans la littérature. Il convient de garder à l'esprit que le traitement par interféron chez les patients atteints d'hépatite virale chronique peut provoquer une hémorragie sous-conjonctivale, et que la rétinopathie et le traitement antiviral, notamment l'interféron polyéthylèneglycolé associé à la ribavirine, peuvent provoquer un hyposphagme, en plus des effets secondaires ophtalmologiques vasculaires. [ 21 ], [ 22 ]
Pathogénèse
L'hyposphagme est la libération de sang (liquide hémorragique) par le réseau vasculaire de la membrane conjonctivale, suivie d'une accumulation dans l'espace entre la sclérotique (membrane blanche de l'œil) et la conjonctive. La conjonctive oculaire est la membrane fibreuse externe, située sur la face interne des paupières et la partie externe de l'œil. Visuellement, il s'agit d'une fine pellicule transparente à travers laquelle toute hémorragie sous-conjonctivale est clairement visible: sur le fond de la membrane protéique, apparaissent des taches, des stries ou des taches rouges, qui peuvent virer au jaunâtre ou au foncé.
La membrane conjonctivale est essentielle au bon fonctionnement des organes visuels: elle produit des sécrétions lacrymales, sans lesquelles l'état hydrolipidique des yeux est perturbé. De plus, la membrane est saturée de nombreux petits capillaires (vaisseaux de petit diamètre). Les parois des capillaires conjonctivaux sont très vulnérables et fragiles. Elles sont facilement endommagées par une légère augmentation de la pression artérielle, notamment lors d'une quinte de toux, de vomissements, de fortes vibrations, etc. [ 23 ]
Le sang qui s'écoule du capillaire blessé s'écoule sous le tissu conjonctif, se mélange aux sécrétions lacrymales, entraînant la formation d'une sécrétion hémorragique, qui est l'hyposphagme.
Symptômes hypophagmes
Les symptômes de l'hyposphagme sont logiques et assez clairs: le sang sort d'un vaisseau capillaire pour une raison ou une autre (mauvaise coagulation, anomalies plaquettaires, troubles de la membrane endothéliale, etc.), formant un caillot sanguin, qui apparaît comme une tache écarlate particulière. [ 24 ]
La plupart des patients atteints d'hyposphagme ne se plaignent pas clairement d'une détérioration de la vision ni d'une gêne ou d'une douleur prononcées. Outre les manifestations externes, d'autres symptômes sont extrêmement rares et ne peuvent être caractéristiques que du troisième degré d'hyposphagme, lorsque la zone d'hématome dépasse les ¾ de l'espace sous-conjonctival. Dans ce cas, les signes suivants d'hyposphagme s'ajoutent:
- une légère sensation d’inconfort qui peut vous gêner lorsque vous clignez des yeux;
- une légère sensation d’un corps étranger dans l’œil, en l’absence de sensations de coup de poignard ou de coupure;
- la tache rouge est visible de l'extérieur même à grande distance.
Étant donné que la membrane conjonctivale ne possède pas de neurones sensoriels percevant la lumière, l'apparition d'un hyposphagme n'a aucun effet sur le fonctionnement du système d'analyse visuelle, par conséquent l'acuité visuelle (centrale et périphérique) n'est pas altérée.
L'hémorragie et la formation d'un hyposphagme passent généralement inaperçues. Les premiers signes apparaissent en se regardant dans le miroir: une tache rouge (sanglante) de différentes tailles apparaît sur le blanc de l'œil. Dans la grande majorité des cas, il n'y a ni douleur ni détérioration de la vision.
Hyposphagme traumatique de l'œil
L'hémorragie sous-conjonctivale d'origine traumatique est facilement identifiable visuellement. La tache d'hyposphagme peut être petite ou assez grande, occupant plus de la moitié, voire la totalité, de la surface du globe oculaire, et même s'étendant au-delà.
Un petit hyposphagme n'est pas dangereux, n'entraîne pas de déficience visuelle et disparaît rapidement sans laisser de traces. Il est toutefois important de comprendre qu'une hémorragie traumatique importante peut indiquer une rupture sous-conjonctivale de la sclérotique, signe d'une lésion oculaire ouverte. Il est important qu'un spécialiste exclue une rupture sclérotique profonde en cas d'hyposphagme étendu. Ceci est pris en compte lors du diagnostic, qui comprend obligatoirement une diaphanoscopie et une révision de la sclérotique, ainsi que lors de la détermination du symptôme de Pripechek: une douleur à la projection de la lésion sous-conjonctivale sur la sclérotique chez les patients présentant un hyposphagme massif, à la palpation avec une baguette de verre. Le symptôme est évalué après une anesthésie préliminaire du globe oculaire.
Étapes
L'hyposphagme est subdivisé en fonction de la zone d'hémorragie sous-conjonctivale:
- Dans l'hyposphagme de grade I, l'espace sous-conjonctival est rempli à moins d'un quart, alors qu'il n'y a pratiquement aucune gêne pour le patient.
- Dans l'hyposphagme de grade II, le remplissage de l'espace sous-conjonctival est de ¼ à ½ et les symptômes sont extrêmement faibles.
- Au stade III, plus de la moitié de l'espace sous-conjonctival est touchée; les patients peuvent ressentir une légère gêne au clignement des yeux. La douleur et la détérioration de la vision ne sont pas typiques.
Si plus des ¾ de l'espace sous-conjonctival sont remplis, on parle alors d'un troisième stade prononcé d'hyposphagme. Cette affection peut s'accompagner d'une gêne plus intense, d'une sensation désagréable de corps étranger dans l'œil. Dans une telle situation, il est nécessaire de consulter un médecin.
Complications et conséquences
L'hyposphagme est très rarement compliqué par d'autres pathologies. Le liquide hémorragique qui s'accumule entre la conjonctive et la sclérotique se dissout progressivement, la tache disparaissant. La rapidité de ce processus dépend de plusieurs facteurs, le principal étant l'importance de l'hémorragie. Elle peut être déterminée par la couleur de l'hyposphagme.
Une tache rouge indique que seuls quelques capillaires sont endommagés. Ce problème disparaît généralement après quelques jours et les capillaires se rétablissent rapidement sans conséquence.
Une tache de couleur bordeaux qui couvre environ 50 % de la surface blanche disparaît en 2 à 3 semaines sans complications.
Une tache ressemblant à un caillot sanguin s'étendant sur plus de 50 % de la surface oculaire indique une atteinte des tissus visuels. Dans une telle situation, des complications liées à l'hyposphagme sont possibles; il est donc préférable de consulter un médecin qualifié.
Dans les cas graves, l'acuité et la qualité visuelles peuvent diminuer, des étincelles, des éclairs lumineux et des taches volantes peuvent apparaître devant les yeux. La possibilité d'une infection avec développement de processus infectieux et inflammatoires oculaires n'est pas exclue.
L'hyposphagme a une apparence plutôt désagréable, mais ce phénomène ne doit pas vous inquiéter: malgré ses manifestations externes, la tache sanglante n'affecte pas l'état de santé général ni la fonctionnalité des organes visuels. Cependant, si la tache est importante ou récidivante, il est nécessaire de consulter un ophtalmologiste.
Diagnostics hypophagmes
L'étape initiale du diagnostic de l'hyposphagme consiste en un examen externe, une évaluation de l'état visuel de l'œil, la détermination de la taille de la tache et de l'échelle de l'espace sous-conjonctival affecté.
Pour exclure la possibilité d'infections et de processus inflammatoires de la conjonctive, une biomicroscopie est réalisée. Pour identifier d'autres hémorragies et saignements potentiels affectant la chambre antérieure de l'œil, une gonioscopie est réalisée. Cette procédure consiste à examiner la chambre antérieure à l'aide d'une lampe à fente et de lunettes spéciales (goniolens).
Lors de l'examen, il est essentiel pour le médecin d'exclure toute atteinte à l'intégrité du vaisseau veineux central de la rétine, ainsi qu'à la rétine elle-même et au nerf optique. À cette fin, une ophtalmoscopie du fond d'œil est réalisée.
Les examens de laboratoire pour l'hyposphagme comprennent une analyse sanguine générale avec coagulogramme. Ce diagnostic est nécessaire pour identifier d'éventuels facteurs déclenchants nécessitant un traitement systémique. Il s'agit notamment de troubles hémostatiques, de coagulopathies et d'hémoglobinopathies.
Des diagnostics instrumentaux sont prescrits aux patients atteints d'hyposphagme afin d'identifier des pathologies ophtalmologiques, des lésions de l'appareil visuel, des maladies cardiovasculaires et des atteintes des organes hématopoïétiques. Dans certains cas, les examens diagnostiques suivants sont nécessaires:
- examen échographique des organes abdominaux;
- examen échographique des organes thoraciques et du cœur;
- angiographie;
- IRM du cerveau;
- fluoroscopie.
Sur la base des résultats de la recherche, le médecin peut créer un tableau clinique complet, découvrir la cause de l'hyposphagme et établir un diagnostic.
Diagnostic différentiel
Il est très important de distinguer l'hyposphagme commun des autres maladies ayant des manifestations cliniques similaires, en particulier de l'hypophtalmie et de l'hyphéma.
Avec hyposphagme |
Avec hyphéma |
En cas d'hémophtalmie |
|
Localisation de l'hémorragie |
Dans l'espace sous-conjonctival |
Dans la chambre antérieure de l'œil, dans la région de l'iris |
Dans le corps vitré |
Photophobie |
Absent |
Présent |
Présent |
L'apparition de « brouillard » devant les yeux |
Absent |
Présent |
Présent |
Dysfonctionnement du mécanisme d'analyse visuelle |
Seulement au stade III de la pathologie, lorsque le caillot sanguin remplit plus des ¾ de l'espace sous-conjonctival |
Présent |
Présent |
Signes neurologiques |
Aucun |
Probable |
Dans la plupart des cas, ils sont présents |
Qui contacter?
Traitement hypophagmes
Chez la grande majorité des patients atteints d'hyposphagme, la pathologie disparaît spontanément en 1 à 3 semaines: aucun traitement particulier n'est nécessaire. Le premier traitement décrit dans la littérature est l'aérothérapie (AIR THERAPY). [ 25 ] Il n'est parfois nécessaire de recourir à un traitement éliminant la cause sous-jacente du saignement; par exemple, le médecin prescrit des médicaments pour corriger la coagulation sanguine, etc.
Selon les indications, pour l’hyposphagme, le médecin peut prescrire les médicaments suivants:
- Les agents antimicrobiens externes – les gouttes ophtalmiques Lévofloxacine, Lévomycétine, Tobrex – sont prescrits en cas de processus infectieux avérés dans l’œil.
- Des préparations pour éliminer la sécheresse des muqueuses – Vizin, Taufon, larmes artificielles – sont prescrites pour maintenir une hydratation adéquate et activer la régénération cellulaire. Grâce à ces préparations, le film lacrymal précornéen est stabilisé et épaissi, et la résorption de l'hyposphagme est accélérée. Ces préparations sont instillées dans les yeux 5 à 6 fois par jour.
- Les préparations aux propriétés angioprotectrices et vasodilatatrices – diosmine, pentoxifylline, vincarmine – facilitent la circulation sanguine capillaire, renforcent les parois vasculaires et les rendent élastiques. De plus, les angioprotecteurs préviennent la congestion vasculaire en cas d'hyposphagme.
Le traitement médicamenteux est complété par la prise de complexes multivitaminés. Ces préparations sont nécessaires pour corriger la fonction visuelle et améliorer l'état des parois capillaires. Ces complexes doivent impérativement contenir de l'acide ascorbique, des vitamines A, E et B, ainsi que du chrome et du zinc. Si l'hyposphagme évolue de façon chronique et récidivante, la dose de vitamines est augmentée et de la vitamine P est ajoutée.
Les patients atteints d'hyposphagme sévère causé par une conjonctivite hémorragique aiguë reçoivent des injections nasales et sous-conjonctivales temporales d'activateur tissulaire du plasminogène.[ 26 ], [ 27 ], [ 28 ]
Les patients souffrant d'hypertension, de diabète et d'athérosclérose sont traités pour les maladies correspondantes. Si un patient atteint d'hyposphagme a pris des médicaments antiplaquettaires ou anticoagulants, [ 29 ] ceux-ci sont arrêtés et un examen complet de l'organisme est réalisé, suivi d'une correction des prescriptions.
La prévention
Il n'existe pas de mesures préventives spécifiques pour prévenir l'hyposphagme. Les médecins conseillent de réfléchir à l'avance à la prévention des traumatismes crâniens, et notamment oculaires, en utilisant des équipements de protection lors d'activités professionnelles, sportives, etc. Il est également important de prendre soin de sa santé et de surveiller sa tension artérielle et sa glycémie.
Les mesures préventives peuvent également viser à optimiser le fonctionnement du système cardiovasculaire, à renforcer la paroi vasculaire et à assurer son élasticité:
- L'alimentation doit être complète et variée, avec l'inclusion de produits végétaux riches en vitamines et minéraux. Il est absolument nécessaire de consommer régulièrement du poisson de mer, des légumes verts, des légumes, des baies et des légumineuses. Ces aliments contribueront à renforcer le réseau capillaire et à prévenir la fragilité vasculaire.
- Pour éviter l’hypoxie tissulaire, vous devez maintenir une activité physique et marcher au moins 1 à 1,5 heure par jour.
- En présence de risques professionnels, il est important de protéger les organes de la vision à l'aide de boucliers ou de lunettes spéciaux.
- Des exercices oculaires doivent être pratiqués quotidiennement, notamment pour maintenir le tonus vasculaire et améliorer la microcirculation. Ces exercices consistent généralement à plisser les yeux, à cligner des yeux, à faire tourner les globes oculaires, etc.
Afin de prévenir l'hyposphagme, il est nécessaire de consulter un ophtalmologiste au moins une fois par an. En cas de pathologies somatiques, notamment de diabète ou d'hypertension, un examen médical obligatoire tous les six mois est important.
Prévoir
L'hyposphagme est une affection pathologique caractérisée par l'écoulement de sang et de liquide hémorragique dans l'espace entre le blanc de l'œil et la conjonctive. Cette affection ne s'accompagne généralement pas de complications et disparaît spontanément en quelques jours (parfois quelques semaines). Dans la grande majorité des cas, aucun traitement spécifique n'est nécessaire. Le recours à un traitement médicamenteux apparaît avec le développement de processus infectieux et inflammatoires, ou en présence de maladies primaires ayant favorisé l'apparition de l'hyposphagme. [ 30 ]
En général, le pronostic des patients atteints d'hyposphagme est généralement favorable. Les ophtalmologistes constatent que ce trouble évolue très rarement vers des complications graves.
Si un patient développe un hyposphagme chronique récurrent, il est recommandé de consulter un médecin pour un examen préventif au moins tous les six mois. Des examens réguliers contribueront à minimiser le risque de rechute.

