
Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Varices œsophagiennes
Expert médical de l'article
Dernière revue: 12.07.2025
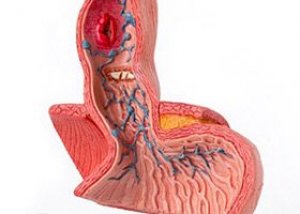
Les varices œsophagiennes sont situées dans l'œsophage distal ou l'estomac proximal et sont causées par une augmentation de la pression dans le système veineux porte, caractéristique de la cirrhose du foie. Elles peuvent se compliquer d'une hémorragie massive sans symptômes préalables. Le diagnostic repose sur l'endoscopie et le traitement repose principalement sur la suture endoscopique et l'administration d'octréatide intraveineux. Une dérivation porto-systémique intrahépatique transjugulaire (porto-cave) est parfois nécessaire.
Causes des varices œsophagiennes
Le principal symptôme de toute maladie vasculaire de l'œsophage est presque toujours un saignement œsophagien. Ces saignements peuvent survenir en cas de lésion de l'œsophage et d'un gros vaisseau voisin, par exemple lorsqu'un corps étranger volumineux aux bords tranchants et coupants se fixe dans l'œsophage; lorsqu'une tumeur œsophagienne se développe dans un gros vaisseau du médiastin et perce, par exemple, l'aorte descendante. Le plus souvent, les saignements sont observés au niveau des vaisseaux de l'œsophage lui-même lorsque sa paroi est endommagée par un œsophagoscope rigide, un corps étranger tranchant, une érosion du vaisseau par un processus ulcéreux ou une tumeur en cours de désintégration; ou encore en cas de varices œsophagiennes congénitales ou acquises. Les varices œsophagiennes acquises sont beaucoup plus fréquentes que les varices congénitales et atteignent parfois des tailles importantes. Un saignement provenant de ces formations veineuses sacculaires peut survenir spontanément, voire même lors d'une fibro-œsophagoscopie très minutieuse.
La cause des varices œsophagiennes dans la partie inférieure de l'œsophage est la congestion du système veineux porte hépatique, qui survient en cas de cirrhose et de thrombose du foie. Dans la partie supérieure de l'œsophage, les varices œsophagiennes surviennent en cas de goitre malin. Parmi les autres causes, il faut noter l'angiome de l'œsophage et les modifications vasculaires de la maladie de Rendu-Osler.
Les saignements peuvent survenir spontanément, lors d'efforts, de soulèvement d'objets lourds, en cas d'hypertension artérielle, de maladies gastro-intestinales courantes et de fièvre. Ils peuvent être répétés, survenir sans symptômes en pleine santé et, s'ils deviennent abondants, entraîner la mort. Un léger chatouillement dans la gorge, un goût aigre-doux particulier dans la bouche, suivis de vomissements soudains et écarlates, et parfois de sang ressemblant à du marc de café, peuvent être des signes avant-coureurs d'une telle hémorragie. En cas de perte de sang importante, on observe de l'anxiété, une faiblesse, un assombrissement des yeux avec photopsies, des étourdissements et d'autres signes d'une perte de sang croissante.
Les varices œsophagiennes sont assez courantes par rapport aux autres causes de saignement œsophagien, en particulier chez les personnes atteintes de cirrhose du foie.
La cirrhose du foie est une maladie chronique caractérisée par une altération de la structure hépatique due à la prolifération du tissu conjonctif et à une régénération pathologique du parenchyme. Elle se manifeste par des signes prononcés d'insuffisance hépatique multiple et d'hypertension portale. Les causes les plus fréquentes de cirrhose du foie chez l'adulte sont l'alcoolisme chronique et les hépatites virales, principalement l'hépatite B. Le développement d'une cirrhose du foie peut être dû à la prise de certains médicaments (méthotrexate, isoniazide, etc.), à l'exposition à divers agents hépatotoxiques. Plus rarement, elle est observée dans certaines maladies héréditaires telles que la galactosémie, le déficit en bêta-1-antitrypsine, la dystrophie hépato-cérébrale, l'hémochromatose, etc. La cirrhose du foie, causée par une congestion veineuse du foie (cirrhose congestive), est observée en cas d'insuffisance cardiaque chronique, de maladie des veines hépatiques et de la veine cave inférieure. La cirrhose du foie chez l'enfant peut être observée dès la période néonatale, en raison d'une atteinte hépatique survenue pendant la période prénatale (hépatite fœtale). La cause peut être une infection virale maternelle (hépatite, cytomégalovirus, rubéole, herpès), transmise au fœtus par le placenta.
La cause et la pathogenèse des varices de l'œsophage sont déterminées par la connexion anatomique des veines de l'œsophage avec le système veineux de la veine porte et les veines de la rate, ainsi qu'avec d'autres organes de la cavité abdominale, dont les maladies entraînent le blocage de leurs réseaux veineux et le développement de collatérales veineuses, d'anévrismes et de varices de l'œsophage. Le développement de ces formations pathologiques dans la région des veines œsophagiennes peut être causé par la compression de la veine porte également dans des maladies telles que les tumeurs, la péritonite, l'adénopathie, la thrombose de la veine porte, ses angiomes, la splénomégalie, etc. Les troubles circulatoires dans le système veineux de la rate peuvent être causés par des maladies telles que le syndrome de Banti (complexe symptomatique spléno-hépatomégalique splénogène secondaire - anémie, thrombocytopénie, leucopénie, splénomégalie congestive, cirrhose portale du foie avec symptômes d'hypertension portale; plus souvent observé chez les femmes de moins de 35 ans; la maladie, selon les concepts modernes, est de nature polyétiologique; ce syndrome peut se développer à la suite d'une intoxication et de diverses infections, en particulier le paludisme, la syphilis, la brucellose, la leishmaniose, etc.), la cirrhose atrophique de Laennec, la leucémie lymphoïde chronique, etc. Autres causes qui peuvent causer des troubles œsophagiens Les varices incluent certaines maladies de l'estomac et du pancréas, ainsi que des troubles hémodynamiques de la veine cave supérieure. L'âge n'est pas un facteur déterminant dans le développement des varices œsophagiennes. Le processus est entièrement déterminé par l'apparition d'une pathologie qui entrave la circulation sanguine normale dans le système veineux porte.
Symptômes des varices œsophagiennes
Les symptômes des varices œsophagiennes et leur évolution clinique dépendent de la cause de cette maladie gastro-intestinale. Le plus souvent, l'évolution de la maladie est progressive. La plupart du temps, la maladie est asymptomatique au début jusqu'à l'apparition d'un saignement œsophagien. Ce saignement peut être léger ou abondant, avec une issue fatale. Une perte sanguine chronique, même minime, entraîne une anémie hypochrome, un affaiblissement général, une adynamie, un essoufflement, une pâleur et une émaciation. Un méléna est fréquent.
L'évolution de la maladie peut être très lente ou très rapide. En cas d'évolution lente des varices œsophagiennes, les patients ignorent longtemps le développement d'une maladie grave. Dans d'autres cas, en cas d'évolution rapide des varices œsophagiennes, une sensation de compression thoracique peut survenir quelques jours avant le saignement. Parfois, une sensation de lourdeur et de compression thoracique peut être annonciatrice d'une hémorragie mortelle. Les données de certains chercheurs étrangers indiquent un risque élevé de saignements dus aux varices œsophagiennes, avec une moyenne de quatre décès pour cinq patients. D'où l'importance d'un diagnostic précoce de cette maladie.
Qu'est ce qui te tracasse?
Diagnostic des varices œsophagiennes
Les varices œsophagiennes sont diagnostiquées par fibro-œsophagoscopie, qui permet d'établir les causes du saignement, la présence ou l'absence de facteurs extra-œsophagiens, de déterminer le degré de dilatation des veines et l'état de leurs parois, et de prédire la rupture d'un autre anévrisme. En cas de saignement persistant, il est souvent difficile d'en déterminer la cause en raison de l'impossibilité de réaliser une œsophagoscopie efficace. De nombreuses autres causes peuvent être impliquées dans l'os hyoïde, dont les informations sont présentées dans les sections suivantes sur les maladies œsophagiennes. L'examen radiographique de l'œsophage avec produit de contraste permet d'obtenir certaines informations sur la nature des varices œsophagiennes.
Les varices étant fréquemment associées à une maladie hépatique grave, il est important de rechercher une éventuelle coagulopathie. Les examens de laboratoire comprennent une numération globulaire complète avec numérationplaquettaire, un taux de prothrombine, un temps de céphaline activée et des tests de la fonction hépatique. Les patients présentant des saignements doivent être évalués par un test de groupe sanguin, un facteur Rh et un test de compatibilité croisée de six culots globulaires.
Qui contacter?
Traitement des varices œsophagiennes
Le traitement des varices œsophagiennes vise à compenser l'hypovolémie et le choc hémorragique. Les patients présentant des troubles de la coagulation (par exemple, un INR élevé) nécessitent une transfusion intraveineuse de 1 à 2 unités de plasma frais congelé et de 2,5 à 10 mg de vitamine K par voie intramusculaire (ou intraveineuse en cas d'hémorragie grave).
Les varices œsophagiennes étant initialement diagnostiquées par endoscopie, le traitement principal repose sur l'hémostase endoscopique. La suture endoscopique des veines est préférable à la sclérothérapie par injection. Parallèlement, l'octréotide intraveineux (un analogue synthétique de la somatostatine) doit être administré. L'octréotide augmente la résistance vasculaire viscérale en inhibant la libération d'hormones vasodilatatrices viscérales (par exemple, le glucagon et le peptide intestinal vasoactif). La dose habituelle est de 50 µg par voie intraveineuse, suivie d'une perfusion de 50 µg/heure. L'octréotide est préférable à d'autres médicaments tels que la vasopressine et la terlipressine, car il présente moins d'effets secondaires.
Si, malgré le traitement, le saignement persiste ou récidive, des méthodes d'urgence de dérivation (déviation) du sang du système porte vers la veine cave inférieure peuvent réduire la pression portale et diminuer le saignement. Le shunt porto-systémique intrahépatique transjugulaire (TIPS) est l'intervention d'urgence de choix: il s'agit d'une procédure endovasculaire invasive sous contrôle radiologique, au cours de laquelle un guide métallique provenant de la veine cave pénètre à travers le parenchyme hépatique jusqu'à la circulation porte. L'anastomose qui en résulte est élargie à l'aide d'un cathéter à ballonnet et un stent métallique est installé, créant ainsi une dérivation entre la circulation porte et les veines hépatiques. La taille du stent est primordiale: un stent trop large peut entraîner une encéphalopathie hépatique due à un excès de sang porte déversé du foie dans la circulation systémique. À l'inverse, les stents de petite taille ont tendance à s'obstruer. La dérivation porto-cave chirurgicale, telle que l'anastomose spléno-rénale distale, présente un mécanisme similaire mais est plus risquée et entraîne un taux de mortalité plus élevé.
En cas de saignement important, des sondes gonflables en caoutchouc sont utilisées pour arrêter le saignement en comprimant le vaisseau sanguin, par exemple la sonde de Sengstaken-Blakemore. Il existe actuellement des sondes obturatrices ondulées à cet effet, utilisées pour arrêter les saignements dus aux varices de l'œsophage et aux ulcères gastriques hémorragiques.
Grâce à une sonde insérée sous la bifurcation, l'œsophage peut être lavé à l'eau chaude (40-45 °C), ce qui arrête parfois le saignement. En cas de saignements répétés, les mêmes mesures doivent être appliquées que pour tout saignement prolongé (administration intraveineuse de 10 à 20 ml de solution de chlorure de calcium à 10 %, intramusculaire de Vikasol). N'administrez pas de médicaments augmentant la tension artérielle avant l'arrêt complet du saignement, en raison du risque d'augmentation de cette dernière.
En cas de perte massive de sang, on procède à une administration intraveineuse de sang, de plasma, de liquides de substitution sanguine, de pituitrine, de masse plaquettaire, etc.
En cas de saignements répétés, une intervention sur les vaisseaux du système veineux porte hépatique peut être nécessaire. Si de très gros vaisseaux sont endommagés, le décès du patient est rapide.
Prévision
Chez environ 80 % des patients, le saignement variqueux s'arrête spontanément. Cependant, les varices œsophagiennes présentent un taux de mortalité élevé, souvent supérieur à 50 %. La mortalité dépend principalement de la gravité de la maladie hépatique sous-jacente plutôt que de la gravité du saignement; le saignement est souvent mortel chez les patients présentant une insuffisance hépatocellulaire sévère (par exemple, une cirrhose avancée), tandis que les patients présentant une bonne fonction hépatique guérissent généralement.
Chez les patients survivant à haut risque de saignement variqueux, une récidive hémorragique survient généralement dans 50 à 75 % des cas au cours des 1 à 2 années suivantes. Le traitement endoscopique et médical chronique des varices œsophagiennes réduit significativement ce risque, mais son effet sur la survie à long terme reste globalement très faible, principalement en raison de la maladie hépatique sous-jacente.
 [ 6 ]
[ 6 ]

